- TOP
- 健康イベント&コンテンツ
- 生活習慣病を知ろう!
- 肥満・メタボリックシンドローム
肥満とは、体内に脂肪が過剰に蓄積した状態をいいます。目安となるのが、Body Mass Index(BMI、体格指数)とお腹まわり(腹囲)です。
BMIと腹囲、どれくらいだと要注意?
BMIは、体重(kg)÷身長(m)÷身長(m)で求めることができます。日本人の場合、BMIが22あたりで病気の合併が最も少なく、25以上になると「肥満」、35以上は「高度肥満」と判定されます。一方、BMIが18.5より低いと「低体重」、いわゆるやせ型となります。腹囲は、内臓脂肪の量の目安として測ります。男性で85cm、女性で90cmを超えると要注意です。腹囲がこれ以上ある人は、腹部CT検査で測ったとき、内臓脂肪面積が100cm2以上に相当するとされています。生活習慣病の発症に大きく影響しているのが、「内臓脂肪型肥満」です。
メタボリックシンドロームとは、何ですか?
メタボリックシンドローム(内臓脂肪症候群)は、メタボと略され、すっかり人々の間に浸透しました。メタボリックシンドロームとは、下の図のように、「内臓脂肪型肥満」に加えて、①高血圧である、②血糖値が高い、または③HDLコレステロールが低いか中性脂肪が高い、の3つのうち、いずれか2つ以上に当てはまる状態をいいます。
メタボリックシンドロームの診断基準
| 内臓脂肪の蓄積 | |
|---|---|
| 腹囲(へそまわり) | 男性:85cm以上 女性:90cm以上 (男女ともに、腹部CT検査の内臓脂肪面積が100cm2以上に相当) |
| 内臓脂肪の蓄積をチェックします。肥満の判定によく用いられるBM(I 体格指数)ではなく、腹囲で判定します。 | |
内臓脂肪の蓄積に加えて、下記の2つ以上の項目が当てはまるとメタボリックシンドロームと診断されます。
| 脂質異常 | |
|---|---|
| 中性脂肪 HDLコレステロール |
150mg/dL以上 40mg/dL未満 のいずれかまたは両方 |
| メタボリックシンドロームでは、過剰な中性脂肪の増加とHDLコレステロールの減少が問題となります。 | |
| 高血圧 | |
|---|---|
| 最高(収縮期)血圧 最低(拡張期)血圧 |
130mmHg以上 85mmHg以上 のいずれかまたは両方 |
| 高血圧症と診断される「最高(収縮期)血圧140mmHg以上/最低(拡張期)血圧90mmHg以上」より低めの数値がメタボリックシンドロームの診断基準となっています。* | |
| 高血糖 | |
|---|---|
| 空腹時血糖値 | 110mg/dL以上 |
| 糖尿病と診断される「空腹時血糖値126mg/dL以上」より低めの数値で、「境界型」に分類される糖尿病の一歩手前がメタボリックシンドロームの診断基準となっています。* | |
* 高血圧、高血糖は「病気のレベル」に達しない「予備群レベルの軽度の異常」でも、重なることにより心筋梗塞・脳卒中の危険度を高めるので、この基準が定められました。
なぜ肥満になってしまうのでしょうか?

食事によって摂取したエネルギーが、日常生活の中で使われるエネルギーを上回ると、余ったエネルギーが内臓脂肪として蓄積されます。エネルギーが余ってしまう原因は、食べ過ぎや運動不足などのほかに、加齢、筋肉量の減少による基礎代謝量の低下が挙げられます。つまり、基礎代謝の高かった若いころと同じような食生活を続けていては、摂取エネルギーが消費エネルギーを上回り、太ってしまうのです。
なぜメタボリックシンドロームは注意が必要なのですか?
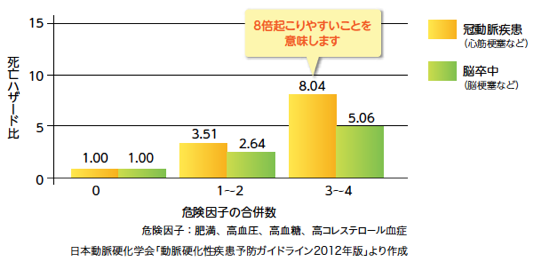
内臓脂肪がたまると、脂肪細胞から糖尿病や高血圧症、脂質異常症を引き起こす悪い物質が多く分泌されます。そのため、「内臓脂肪型肥満」の人の多くは、血糖値、血圧、中性脂肪、コレステロール値に異常が出やすくなるのです。これらの危険因子が多ければ多いほど動脈硬化が進行しやすく、脳卒中や心疾患、糖尿病などの疾患を引き起こしやすくなります。
危険因子の数が増えるほど冠動脈疾患、脳卒中を起こしやすい
どのような対策をすればよいですか?

- 健診で、からだの状態を毎年チェックしましょう。特定保健指導のご案内が届いたら、積極的に受けてください。
- 専門家のアドバイスを受けながら、からだのメンテナンスをしましょう。カロリーが高い食品を減らしたり、なるべく歩くようにするなど、普段の生活の中で変えられる行動をみつけていきます。
- 内臓脂肪を少しずつ減らすことが重要です。いきなり基準値以下を目指さなくても、体重を3~4%ほど減らすだけで、十分効果があります。血糖値や血圧、中性脂肪の値もよくなります。
- 無理をしない程度に、毎日少しずつ続けることが大切です。体重と腹囲という、わかりやすい指標をもとに、ご自身の健康を管理しましょう。
もっと詳しく知りたい方へ
こちらで、理解をより深めることができます。
生活習慣病予防のために、ご利用ください。 特定健診・特定保健指導(厚生労働省)健康寿命を伸ばそう!smart Life Project(スマート・ライフ・プロジェクト事務局)





